高血圧
高血圧は、日本人の約3人に1人が当てはまるといわれており、いわば「国民病」のひとつです。
多くの場合、自覚症状がほとんどないまま進行し、気づかないうちに血管に負担をかけ続けます。その結果、脳卒中や心筋梗塞、大動脈解離といった命に関わる病気を突然起こしたり、認知症など生活の質に影響する病気につながることがあります。
しかし、高血圧はきちんと評価し、適切に治療・管理することで、これらのリスクを大きく減らすことができる病気でもあります。
このページでは、高血圧のしくみから日常での管理方法まで、わかりやすく解説します。
目次
Q1. 血圧が高いと言われましたが、症状がありません。本当に治療が必要ですか?
Q2. 健診のときだけ血圧が高いのですが、大丈夫でしょうか?
Q3. 血圧の正しい測り方を教えてください。
Q4. 1日の中で血圧に変動があります。どれを参考にしたら良いですか?
Q5. 血圧計でおすすめのタイプはありますか?
Q6. 血圧はどれくらいまで下げたほうがいいのですか?現在平均で135/85mmHgくらいですが不十分なのでしょうか?
Q7. 下の血圧だけが高いです。なぜでしょうか?薬を飲むべきでしょうか?
Q8. 薬を飲んでいるのに血圧が下がりません。体質でしょうか?
Q9. お薬を飲んでいれば大丈夫でしょうか?
Q10. 何種類も薬を飲むのが辛いです。どうしたら良いでしょうか?
Q11. 季節ごとに血圧が変わるのですが、治療は必要でしょうか?
Q12. 昔高血圧治療をしていましたが今は通院していません。もう一度受診したほうが良いでしょうか?
Q13. 高血圧は一生治らない病気ですか?
1 高血圧とは
1-1. 高血圧の定義
高血圧とは、血圧が慢性的に高い状態が続いている病気です。
一般に、診察室で測った血圧が
140/90mmHg以上
家庭で測った血圧が
135/85mmHg以上
の場合、高血圧と診断されます。
さらに重症度によって以下のように分類されます。
| 診断名 | 収縮期血圧 (mmHg) | 収縮期血圧 (mmHg) |
|---|---|---|
| I度高血圧 | 140-159 | 90-99 |
| II度高血圧 | 160-179 | 100-109 |
| III度高血圧 | ≥180 | ≥110 |
| (孤立性)収縮期高血圧 | ≥140 | <90 |
血圧は日によって変動しますが、「たまたま高い」のではなく、高い状態が続いているかどうかが重要です。

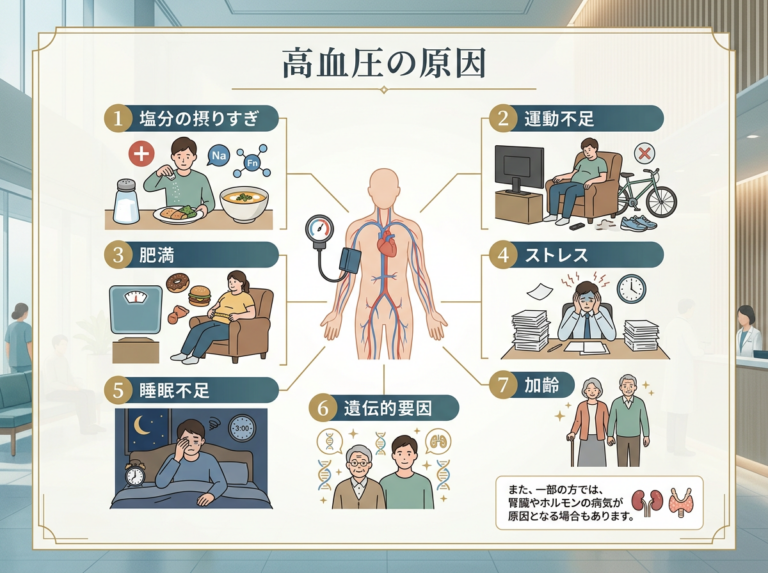
1-2. 高血圧の原因
高血圧の多くは、特定の原因が1つだけあるわけではなく、生活習慣や体質が複雑に関与しています。
主な要因には以下があります。
- 塩分の摂りすぎ
- 運動不足
- 肥満
- ストレス
- アルコール
- 睡眠不足
- 遺伝的要因
- 加齢
また一部の方では、腎臓やホルモンの病気など、別の病気が原因となって血圧が高くなる場合もあります。
1-3. 日本の高血圧の現状と課題
日本では、高血圧のある方は約4,000万人以上いると推定されています(参考文献1)。
しかしその中で、
- 自分が高血圧だと気づいていない
- 気づいていても治療していない
- 治療しているが血圧が十分に下がっていない
方が多く、血圧管理が不十分な人が非常に多いことが問題となっています。
高血圧は症状が出にくいため、治療が後回しになりやすい病気です。

2 血圧コントロールの重要性
2-1. 高血圧によって生じる疾患
高血圧が長期間続くと、全身の血管に負担がかかり、次のような重大な病気を引き起こします。
- 脳卒中(脳出血・脳梗塞)
- 心筋梗塞・狭心症
- 心不全
- 大動脈解離・大動脈瘤破裂
- 腎臓病
- 認知症
特に注意が必要なのは、命に関わる重篤な疾患にも関わらず発症するまで自覚症状がほとんどないことです。
2-2. 血圧コントロールの効果
これまでの多くの研究から、
血圧を適切に下げることで、脳卒中や心臓病の発症リスクが大きく減少する
ことが明らかになっています。
血圧を下げることは、
- 病気を「治す」だけでなく
- 将来の重大な病気を「予防する」
ための治療です。
2-3. 血圧はどこまで下げるべきか
2025年に改定された日本高血圧学会のガイドラインでは、年齢や病気の有無にかかわらず、家庭血圧125/75mmHg未満を目標とすることが推奨されています。
実際、最近のアジア人を対象とした臨床研究では、60~80歳と比較的高めの年齢であっても、平均の収縮期血圧が135mmHgの標準治療群と127mmHgの積極的治療群を比較すると、脳卒中、心筋梗塞、心不全などの病気の発症率に明確な差が出ることがわかってきました。(参考文献2)
もちろん、無理に下げるのではなく、安全に、継続してコントロールすることが大切です。
3 高血圧の治療法について
3-1. 食事療法
高血圧治療の基本は食事です。
特に重要なのは、
- 塩分を控える
- 野菜や果物を意識的に摂る
- バランスの良い食事を心がける
ことです。
塩分の摂りすぎは血圧上昇の大きな原因となります。
3-2. 運動療法
ウォーキングなどの無理のない有酸素運動は、血圧を下げる効果があります。
週に数回、30分程度から始めることが推奨されます。
3-3. 薬物治療
生活習慣の改善だけで血圧が十分に下がらない場合、薬物治療を行います。
現在は効果と安全性の高い降圧薬が多数あり、患者さんの状態に合わせて選択します。
医師の判断により、早期に血圧を下げることが望ましいと考えられる場合には、初期から降圧薬を開始したり、より強力な薬剤へ早めにステップアップすることもあります。一般的に、同じ薬を増量するよりも、作用の異なる薬剤を組み合わせることで、より高い降圧効果が得られるとされています(参考文献3)。
当院では、ご本人の状態や服薬の負担も考慮し、複数の降圧薬を1錠にまとめた合剤なども活用しながら、一人ひとりに合わせた治療を行っています。
3-4. カテーテルによる新しい高血圧治療
近年、薬や生活習慣改善だけでは血圧が下がらない方に対して、カテーテルを用いた新しい治療法が登場しています。
すべての方が対象になるわけではありませんが、難治性高血圧の一部の方では選択肢となる場合があります。
詳しくはこちらを御覧ください。
カテーテルによる新しい高血圧治療
3-5. その他の高血圧治療
高血圧の背景に別の病気が隠れている場合、その病気を治療することで血圧が改善することがあります。そのため、原因を正確に調べることが重要です。
例えば、睡眠時無呼吸症候群(SAS)のある方では「早朝高血圧」といって、明け方の血圧だけが高くなることがあります。この場合、持続陽圧呼吸療法(CPAP)を行うことで血圧の改善が期待できます。
また、原発性アルドステロン症や褐色細胞腫といった疾患など、高血圧を引き起こすホルモンが過剰に分泌される病気が原因となることもあります。このような場合には、専用の薬による治療や手術が必要となることがあります。
当院では、これらの原因となる病気について必要に応じて検査を行い、適切な治療につなげています。
4 当院での治療の強み
4-1. 高血圧専門外来
当院では、高血圧の診療に専門的に取り組む外来を設けています。血圧がなかなか下がらない方や、原因がはっきりしない高血圧の方に対して、詳しい評価を行いながら治療方針を検討します。生活習慣の見直しから薬物療法の最適化まで、患者さん一人ひとりの状態に合わせた治療を行っています。
4-2. 専門的検査と幅広い治療法の選択
高血圧の中には、ホルモン異常や睡眠時無呼吸症候群、腎動脈の狭窄など、別の病気が原因となっているケースがあります。当院では血液検査やホルモン検査、画像検査などを組み合わせて原因を詳しく調べ、必要に応じて専門的な治療を行います。原因に応じた治療を行うことで、血圧の改善が期待できる場合があります。
4-3. カテーテルによる新しい高血圧治療
薬物治療でも十分な血圧コントロールが得られない場合、腎デナベーション(RDN)と呼ばれるカテーテル治療が選択肢となることがあります。これは腎臓周囲の交感神経の働きを抑えることで血圧を下げる治療法で、近年新しい治療として注目されています。当院では循環器専門医が患者さんの状態を評価し、このような治療が適しているかどうかも含めて検討しています。
詳しくはこちらを御覧ください。
カテーテルによる新しい高血圧治療
5 受診・ご紹介の流れ
5-1. 高血圧でお悩みの方へ
健康診断で血圧が高いと言われた方や、薬を飲んでも血圧がなかなか下がらない方は、一度専門的な評価を受けることをおすすめします。高血圧の中には、原因となる病気が隠れている場合や、治療方法を見直すことで改善するケースもあります。
当院の受診方法については、以下のページをご参照ください。
受診希望の方へ
5-2. 医療従事者の皆様へ
当院では、難治性高血圧や二次性高血圧が疑われる症例に対し、専門的な評価と治療を行っております。薬物治療の最適化に加え、原因検索やカテーテル治療(腎デナベーション)を含めた包括的な診療を行っています。
ご紹介方法については、以下のページをご参照ください。
医療機関の方へ
6 よくある質問
高血圧は多くの場合、自覚症状がありません。しかし放置すると、心筋梗塞・脳卒中・腎臓病などの原因になります。そのため、症状がなくても血圧が高い状態が続く場合は、生活習慣の改善や必要に応じて治療を行うことが大切です。
健診や病院では緊張によって血圧が高くなる「白衣高血圧」のことがあります。一方で、家庭では高くなる「仮面高血圧」の場合もあります。正確に判断するためには、家庭血圧を測定して評価することが重要です。
家庭血圧は、朝起床後(排尿後・朝食前・内服前)と、夜就寝前に測るのが基本です。座った状態で、圧迫帯の中心が心臓と同じ高さとなるようにして、1〜2分安静にしてから測定します。1機会に2回測定して、その平均値を採用することが望ましいです。できれば毎日同じ時間帯に測ると、血圧の変化がわかりやすくなります。測定前の喫煙、飲酒、カフェイン摂取は避けましょう。
血圧は1日の中でも変動するため、1回の値だけで判断することはできません。家庭血圧では、朝と夜の測定値を数日〜1週間ほど記録し、その平均値を参考に評価します。
また、医療機関で測定したときだけ血圧が高くなる「白衣高血圧」や、逆に家庭血圧だけが高い「仮面高血圧」と呼ばれる状態もあります。受診の際には、普段の血圧を医師が把握できるよう、できるだけ日々の血圧記録を持参しましょう。
以下に当院で配布している血圧ノートを公開しております。もし記録帳をお持ちでなければこちらを印刷してご使用下さい。
【リンク】
家庭血圧計は、上腕に巻くタイプ(上腕カフ・オシロメトリック式)の自動血圧計が最も正確とされています。手首式は便利ですが、姿勢や腕の位置によって誤差が出ることがあります。医療機関でも使用されているメーカーの上腕式血圧計がおすすめです。
一般的には、家庭血圧で 125/75mmHg未満 (診察室血圧で130/80mmHg未満)が一つの目安とされています。
下の血圧(拡張期血圧)だけが高い状態は、若い方や動脈の緊張が強い方にみられることが多いです。生活習慣の影響や体質が関係することもあります。一般的には収縮期血圧が正常範囲内であれば積極的な薬物治療の適応とはなりにくいですが、持続するようであれば生活習慣の改善が必要であったり、将来的に収縮期血圧も上昇して治療対象となることが多いとされています。定期的な家庭血圧測定を継続しましょう。
薬を飲んでも血圧が下がらない場合、薬の種類や量が合っていない場合や、塩分摂取過剰、睡眠時無呼吸症候群など別の原因が関係していることがあります。原因を見直すことで改善するケースも多くあります。
薬は血圧を下げるうえで重要ですが、生活習慣の改善も同じかそれ以上に大切です。塩分制限、体重管理、適度な運動、節酒などを組み合わせることで、より安定した血圧コントロールが期待できます。またこれらの治療を行っていたとしても、依然として血圧が高いままであれば治療としては不十分であり、治療の強化や他の治療法などについても検討する必要があります。
現在は、複数の降圧薬を1錠にまとめた「合剤」もあり、服薬の負担を減らすことができます。薬の種類や飲み方は調整できる場合が多いため、気になる場合は遠慮なくご相談ください。
血圧は一般的に冬に高く、夏に低くなる傾向があります。そのため季節によって薬の量を調整することもあります。家庭血圧を確認しながら、例えば冬の間だけ降圧薬を使うなど、その時期に合わせた治療を行うこともあります。
血圧は年齢とともに変化することが多く、以前は問題なくても再び高くなることがあります。しばらく測っていない場合は、一度血圧を確認し、必要に応じて医療機関で相談することをおすすめします。
高血圧は長く付き合う病気ですが、生活習慣の改善や体重管理によって薬が減ったり、不要になることもあります。適切に管理することで、心臓や脳の病気のリスクを大きく減らすことができます。
7 参考文献
1: 高血圧管理・治療ガイドライン2025
2:Zhang W, et al. N Engl J Med. 2021 Sep 30;385(14):1268-1279.
3:Wald DS, et al. Am J Med. 2009 Mar;122(3):290-300.
